Ginocchio
dr. luca marinoni
Sintomi
I principali sintomi della gonartrosi sono:
- Dolore
- Rigidità articolare
- Limitazione ai movimenti
- Deformazione articolare
il sintomo principali della gonartrosi è il dolore:
- Il quadro clinico è inizialmente dominato dal dolore in sede anteriore o antero-mediale
- Il dolore può essere risvegliato da alcune posture particolari, quali il fare le scale soprattutto in discesa, l’accovacciamento e l’uso prolungato della pedaliera dell’auto
- Successivamente il dolore può interessare tutta l’articolazione, diventare notturno ed accompagnarsi a frequenti versamenti articolari
- In fase avanzate il profilo articolare è irregolare per la presenza di osteofiti e si avverte un’intensa dolorabilità accompagnata a crepitii al movimento
La rigidità articolare è soprattutto mattutina o insorge dopo prolungata inattività ed è di breve durata, generalmente di 10-15 minuti
La gonartrosi induce una perdita di flessibilità dell’articolazione limitando l’ampiezza del normale movimento del ginocchio con conseguente difficoltà alla corretta deambulazione e sviluppo di zoppia.
La reazione ossea può produrre degli appuntimenti duri (osteofiti) a cui possono aggiungersi disassamenti dei segmenti scheletrici. La deformazione e la perdita di congruenza dei capi ossei determina una riduzione della escursione articolare.
Diagnosi
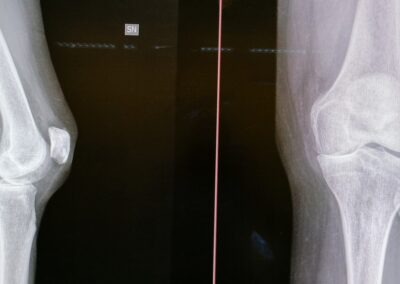
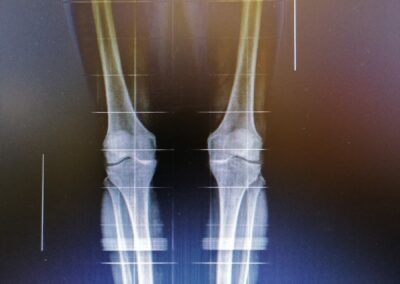
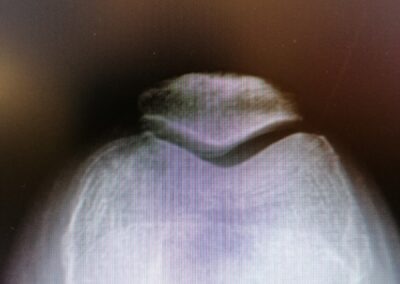
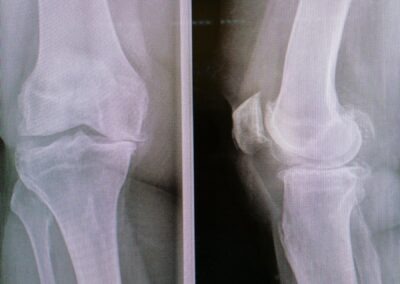
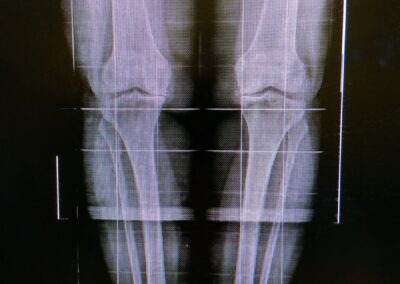
La radiografia standard è senza dubbio la più utile per la diagnosi e per la valutazione del grado dell’artrosi
Nei pochi casi dubbi, si può far ricorso ad altri esami più sofisticati quali l’ecografia, la TAC o la Risonanza Magnetica.
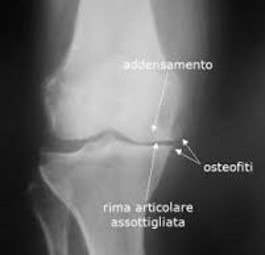
I segni radiografici caratteristici sono:
- La riduzione della rima articolare
- La sclerosi dell’osso sub-condrale
- La presenza di osteofiti
- La presenza di cisti ossee (geodi)
- La presenza di calcificazioni
La RMN non è mai da considerare un’indagine di primo livello ma può essere indicata per lo studio di lesioni intrarticolari quali lesioni meniscali e osteocondrali.
Anche la TAC non è da considerarsi un esame di primo livello ma può essere indicata nella pianificazione preoperatoria.
Trattamento
Trattamento conservativo
È basato su:
- Stile di vita: riduzione del peso corporeo, alimentazione sana ed attività fisica mirata.
- Terapie fisiche: sfruttano, mediante svariate strumentazioni, le proprietà del calore, applicato o indotto sulle articolazioni colpite, per indurre riduzione del dolore e migliore la perfusione circolatoria
- Fisiochinesiterapia (FKT): un insieme di forme di attivazione muscolare e di esercizi articolari (semplici e complessi) diretti a migliorare, riequilibrare, l’aspetto posturale (cioè le posizioni del corpo soprattutto da seduti e in piedi) e quello dinamico (cioè il corpo in movimento).
- Terapie infiltrative: Instillazione di sostanze medicamentose direttamente nella sede di malattia (intra-, peri-articolare o nei tessuti molli-borse, tendini), evitando effetti sistemici. Le sostanze utilizzate possono essere: anestetici locali, cortisonici, acido ialuronico, fattori di crescita (PRP) e Cellule mesenchimali da tessuto adiposo (LIPOGEMS)
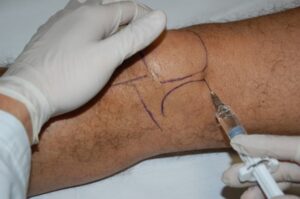
Trattamento chirurgico
Al fallimento del trattamento farmacologico o conservativo e se le condizioni generali lo consentono, risulta essere indiato l’intervento chirurgico di protesi del ginocchio.
LESIONE DELLA CARTILAGINE
La cartilagine è un tessuto connettivo di consistenza duro-elastica, che riveste la superficie articolare delle ossa delle articolazioni.
Le lesioni cartilaginee possono comparire a qualsiasi età come conseguenza di alcune malattie caratteristiche, in seguito a traumi o per la normale usura dovuta all’utilizzo eccessivo o all’età. Quando la lesione interessa soltanto la cartilagine si parla di lesioni condrali, se la lesione interessa sia la cartilagine sia l’osso sottostante, si parla di lesioni osteocondrali.
Sintomi
I sintomi delle lesioni cartilaginee dipendono dal tipo di danno, dalla dimensione, dalla sede colpita e dall’eventuale coinvolgimento delle strutture circostanti. Il sintomo più comune è il dolore a livello dell’articolazione interessata durante sforzi o semplici movimenti a cui possono associarsi episodi di gonfiore o limitazione del movimento. In alcuni casi si può verificare un distacco di una parte di cartilagine articolare che può determinare oltre ad un dolore acuto un blocco dell’articolazione.
Classificazione
Numerosi sistemi sono stati utilizzati per classificare l’entità della lesione cartilaginea sulla base dell’aspetto artroscopico; la più comune ed utilizzata è la classificazione di Outerbridge:
- tipo I rammollimento ed edema;
- tipo II frammentazione e fissurazione di diametro < 1,25 cm;
- tipo III frammentazione e fissurazione di diametro > 1,25 cm;
- tipo IV esposizione dell’osso subcondrale
Diagnosi
L’esame obiettivo è spesso relativamente aspecifico, i pazienti possono lamentare una dolorabilità localizzata nell’area di lesione associata a versamenti articolari. Si può anche riscontrare una sensazione di blocco quando la lesione determina la presenza di un corpo libero o di un lembo scomposto di cartilagine che si interpone tra femore e tibia impedendo la normale estensione del ginocchio.
La radiografia standard o in carico spesso associata adassiali di rotula è generalmente normale, a meno che non sia presente un corpo libero o non vi siano alterazioni degenerative croniche della cartilagine articolare.
La risonanza magnetica [RMN] standard ha una bassa sensibilità nel diagnosticare uno slaminamento cartilagineo, ma è spesso in grado di diagnosticare contusioni ossee o un edema del midollo osseo, che è indice di grave lesione della cartilagine articolare.
La RMN con mezzo di contrasto rappresenta un mezzo diagnostico più accurato.
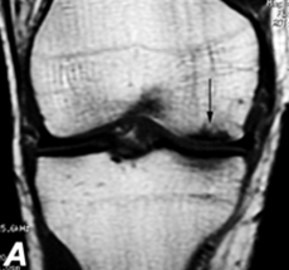
La diagnosi precoce ed il trattamento tempestivo di una lesione cartilaginea articolare possono essere importanti per evitare la propagazione della lesione e il peggioramento dell’iniziale difetto dalla superficie agli strati più profondi.
Trattamento
Trattamento conservativo
Si base generalmente su: diminuzione di peso, scelta di attività fisica in scarico (ginnastica, cyclette, piscina), fisioterapia, terapia farmacologica, terapia infiltrativa.
La terapia farmacologica classica con antinfiammatori agisce sui sintomi ma non agisce direttamente sulla causa della patologia articolare.
Le terapie condroprotettive comprendono l’utilizzo di sostanze che stimolano la sintesi condrocitaria di collagene e proteoglicani, così come la produzione di acido ialuronico da parte dei sinoviociti e sono stati proposti per inibire la degradazione della cartilagine.
La terapia infiltrativa per mezzo di iniezioni intra-articolari generalmente di acido ialuronico svolge due importanti funzioni:
- Viscosupplementazione: ripristina il liquido sinoviale quindi migliora la viscosità, ripristina le capacità di assorbire gli urti del liquido sinoviale, mantiene l’ambiente intorno ai nocicettori, riducendo l’induzione del dolore
- Vinscoinduzione: penetra la cartilagine e si accumula nella matrice pericellulare dei condrociti, mantenendone la vitalità, presenta un’attività antisossidante proteggendo i tessuti articolari dal danno ossidativo, ha un effetto antiinfiammatorio in quanto modula l’infiammazione acuta e cronica, ha un effetto analgesico inibendo e legando i peptidi prodotti dal dolore
Trattamento chirurgico
Il trattamento chirurgico di scelta nelle lesioni cartilaginea risulta essere l’artroscopia a cui, in alcuni casi selezionati, si può associare una tecnica mini-open.
Gli obiettivi del trattamento chirurgico sono attenuare i sintomi, arrestare la progressione degenerativa, tentare di ripristinare l’anatomia della superficie articolare e facilitare un processo di guarigione o riparazione che sostituirà il tessuto danneggiato con uno più sano.
Indicazioni
- pazienti in cui il trattamento conservativo è fallito
- pazienti con un’evidente lesione cartilaginea visibile alla RMN,
- pazienti con una lesione legamentosa o meniscale associatache richiede un trattamento chirurgico.
Controindicazioni
- assoluta: infezione articolare
- relative: un’artrosi avanzata, una malattia reumatologica; una grave alterazione o deviazione dell’asse scheletrico, una grave comorbidità medica.
Le diverse opzioni chirurgiche possono comprendere:
Artroscopia di lavaggio con asportazioni di detriti articolari e corpi mobili associati a Debridement e shaving cartilagineo.
Condrocompattazione con radiofrequenze: ha la funzione di stabilizzare i margini della lesione condrale per prevenire il suo ampliamento; valido nei gradi 2 e 3 di Outerbridge
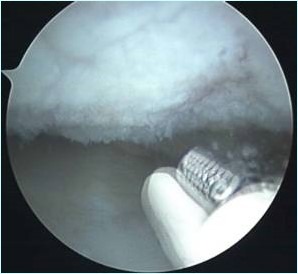
I trapianti osteocartilaginei consistono nella sostituzione del difetto articolare con un tessuto costituito da cartilagine articolare; nei trapianti autologhi si utilizza il tessuto proprio del paziente.
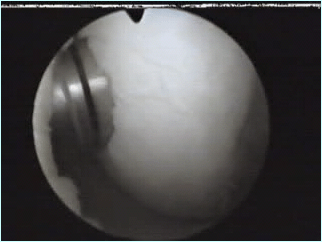
Condrogenesi indotta da matrice autologa (AMIC): sfrutta la capacità delle cellule mesenchimali presenti nel midollo osseo di trasformarsi in tessuto cartilagineo. Prevede la cruentazione dei margini di lesione, l’esecuzione di microfratture ed infine l’applicazione di una membrana di collagene.
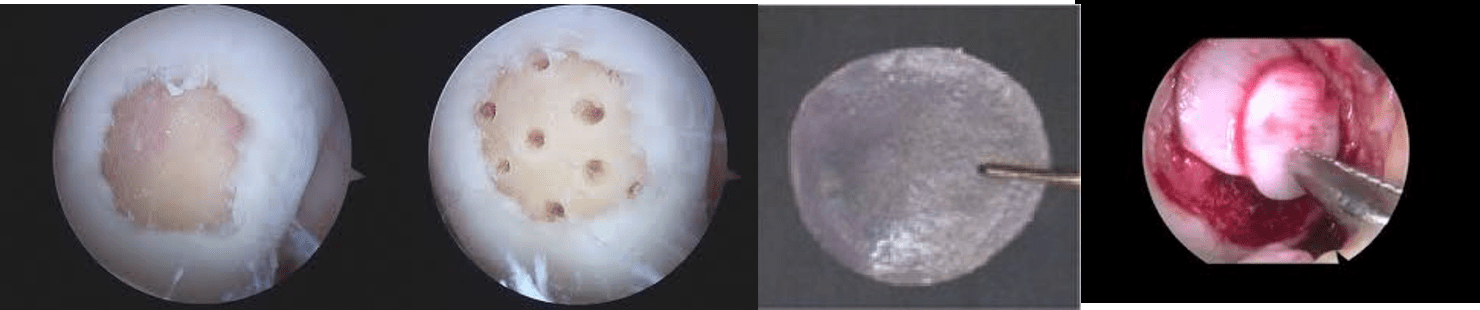
Tecniche di Biomimetismo: vengono utilizzati degli scaffold progettati con una conformazione tale da promuovere la neoformazione di tessuto cartilagineo e di tessuto osseo sub-condrale in maniera guidata nel rispetto della struttura biochimica, morfologica e geometrica del comparto anatomico osteocartilagineo.
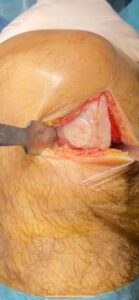
LESIONE LCA
Anatomia
Il legamento crociato anteriore (LCA) è un fascio di tessuto fibroso molto resistente, posto al centro dell’articolazione del ginocchio ed ha un ruolo fondamentale nel garantirne la stabilità sia nei movimenti di flesso-estensione sia di rotazione.
La presenza di due fasci (antero-mediale e postero-laterale) garantisce a LCA l’isometria cioè la proprietà delle fibre legamentose di rimanere in tensione costante durante l’arco di movimento.
Il LCA è il vincolo primario alla traslazione anteriore della tibia rispetto al femore, offre inoltre una resistenza all’intrarotazione tibiale e all’angolazione in varo-valgismo.
Insieme al legamento crociato posteriore (LCP) costituisce il pivot centrale responsabile della stabilità del ginocchio su un piano anteriore e limitano le rotazioni.
Meccanismo traumatico
Il più comune meccanismo di lesione è un’angolazione in valgismo associata ad una extrarotazione oppure un’iperestensione con torsione.
Un altro meccanismo traumatico, anche se meno usuale, risulta essere in varo-rotazione interna.
Sintomi
I pazienti con lesione del LCA lamentano, nelle fasi acute dolore, instabilità e versamento articolare.
È stato riscontrato che circa il 70% dei pazienti che presentano un versamento ematico intra-articolare post traumatico hanno una lesione del LCA; in assenza di lesioni associate, nelle settimane successive all’evento traumatico tuttavia permane generalmente solo la sensazione di cedimento articolare.
Tuttavia, nel lungo periodo l’instabilità del ginocchio determina degli stress meccanici sulle altre strutture del ginocchio predisponendo a lesioni meniscali e cartilagine secondarie ed infine allo sviluppo precoce di artrosi.
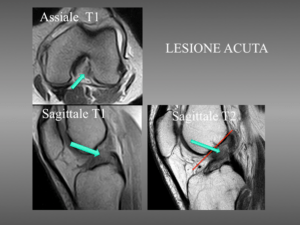
Diagnosi
La diagnosi di lesione del LCA si basa su criteri di valutazione soggettivi quali episodi di cedimento/instabilità, dolore e versamento articolare ed oggettivi legati all’esecuzioni di test specifici quali Lachman test, Jerk test – Pivot shift e cassetto anteriore.
La radiografia standard o in carico è generalmente normale, a meno che non sia presente un distacco delle spine tibiali.
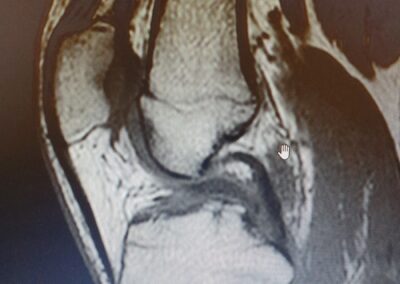
La risonanza magnetica nucleare (RMN) risulta essere sicuramente l’esame di scelta per la corretta diagnosi di lesione del LCA e delle eventuali lesioni associate.
Trattamento
La scelta sulla tipologia di trattamento da eseguire, conservativa o chirurgica, tiene in considerazione numeri aspetti tra cui:
- L’età del paziente
- Il grado di instabilità
- La presenza o meno di lesioni associate (lesioni meniscali, della cartilagine o di altri legamenti)
- Il livello di attività sportiva
Il trattamento conservativo si base generalmente sul potenziamento muscolare, sul recupero ed il mantenimento di un’adeguata stabilità in relazione alle ridotte esigenze funzionali.
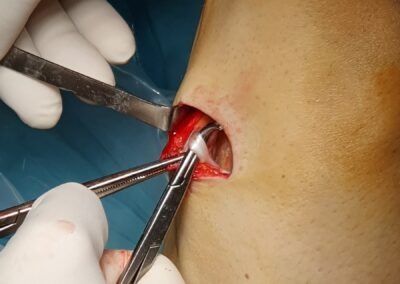
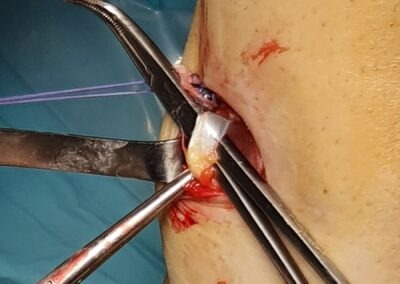
Il trattamento chirurgico consiste nella ricostruzione chirurgica del LCA che permette il ripristino della stabilità anatomica del ginocchio con il pieno recupero della funzione ed il ritorno all’attività sportiva e lavorativa.
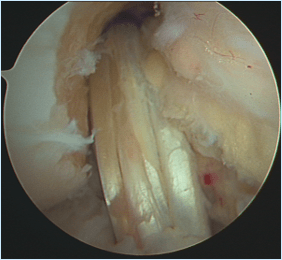
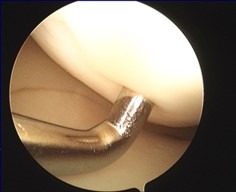
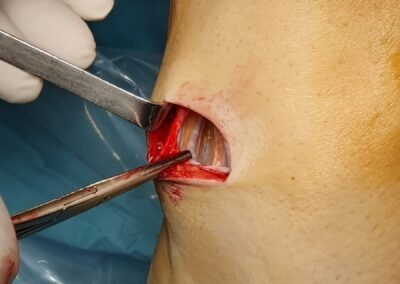
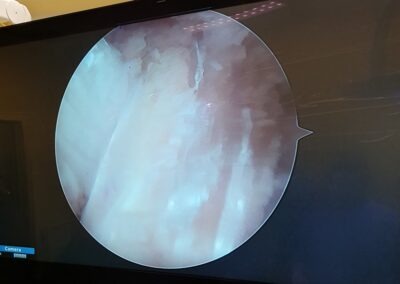
Tale intervento chirurgico viene eseguito in artroscopia; questo consente di non aprire l’articolazione del ginocchio in quanto vengono effettuate 2 piccole incisioni ed una incisione accessoria di 3-4 cm per il prelievo dei tendini. Durante l’intervento è possibile visualizzare e saggiare con la palpazione tutte le strutture articolari e trattare eventuali lesioni associate (menischi, cartilagine, legamento crociato posteriore). Inoltre, è possibile posizionare il nuovo legamento il più anatomicamente possibile.
Le tecniche chirurgiche utilizzate più frequentemente sono sostanzialmente tre:
- ricostruzione con tendini del semitendinoso [ST] e gracile [GR] autologo
- ricostruzione con tendine rotuleo autologo
- ricostruzione con allograft [tendine da donatore]
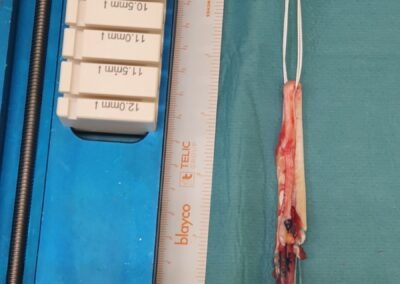
La ricostruzione con ST e GR è ormai la più diffusa; essa prevede l’utilizzo dei tendini di due muscoli della coscia (Semitendinoso e Gracile) che, dopo essere stati opportunamente prelevati e praparati, vengono fatti passare attraverso dei tunnel ossei in articolazione e successivamente fissati.
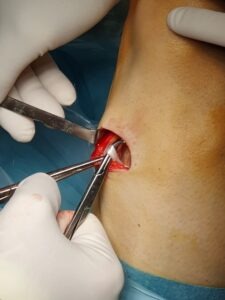
La ricostruzione con allograft viene utilizzata solitamente in caso di interventi di revisione o in caso di ricostruzione di più legamenti allo stesso tempo.
Nella maggior parte dei casi l’anestesia praticata per questo tipo di intervento è una anestesia selettiva epidurale, che interessa cioè solo l’arto da operare.
Decorso post-operatorio
Generalmente in 1° giornata postoperatoria inizia la rieducazione alla deambulazione con bastoni canadesi che vengono utilizzati per 2 settimane circa.
La dimissione è prevista nella 2-3° giornata post-operatoria mentre i punti di sutura vengono rimossi dopo circa 12 giorni.
Non è previsto l’utilizzo di tutore.
Il paziente viene subito indirizzato verso un percorso riabilitativo per il recupero articolare e per l’educazione al passo.
Caso Clinico
LESIONE DEI MENISCHI
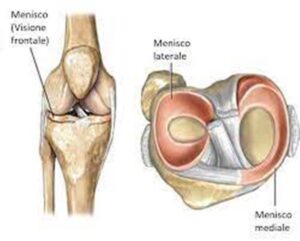
Anatomia
I menischi mediale e laterale sono due strutture fibro-cartilaginee di forma semilunare interposti fra il femore e la tibia. Essi presentano uno spessore decrescente dalla periferia al centro.
In ogni menisco è possibile individuare 3 porzioni: corno anteriore, corpo e corno posteriore.
La vascolarizzazione dei menischi risulta alquanto scarsa: 10-30% del menisco mediale e 10-25% del laterale; questo ha permesso di suddividere i menischi in 3 zone: red-red (0-3 mm), red-white (3-5 mm) e white-white (> 5 mm). La sede della lesione pertanto sarà importante nel valutare il trattamento adeguato.
Funzioni
Le funzioni dei menischi sono:
- Aumentare la congruenza articolare fra femore e tibia
- Assorbire e distribuire il carico
- Trasmettere al cervello informazioni sulla posizione articolare del ginocchio (propriocezione)
La perdita del menisco (parziale o completa) pertanto, altera significativamente queste funzioni e predispone il ginocchio a modificazioni degenerative (artrosi precoce).
Un’articolazione complessa come quella del ginocchio non può convivere con una rottura meniscale.
Meccanismo traumatico
La lesione meniscale acuta è più frequente nella popolazione più giovane e nei soggetti attivi spesso a seguito di traumi sportivi e lavorativi.
Le lesioni meniscali mediali sono da 4 a 5 volte più frequenti delle lesioni laterali.
Generalmente è legata a traumi indiretti che provocano un asincronismo fra i movimenti di flesso estensione e di rotazione del ginocchio.
In presenza di trauma, spesso tali lesioni sono associate ad un danno legamentoso (tipica l’associazione con una lesione del LCA).
La lesione meniscale su base degenerativa è invece una situazione cronica caratterizzata da una sofferenza degenerativa del menisco (meniscosi), cioè non legata ad un unico evento traumatico ma ad una progressiva usura del menisco (colpisce maggiormente i pazienti al di sopra dei 45 anni di età). In questo caso la lesione può derivare da normali attività quotidiane come accovacciarsi e flettere le ginocchia.
Un menisco rotto nella maggioranza dei casi non può guarire autonomamente per ragioni anatomiche (scarsa vascolarizzazione), pertanto, se dolente, è necessario ricorrere all’intervento chirurgico.
Tipologia di lesioni
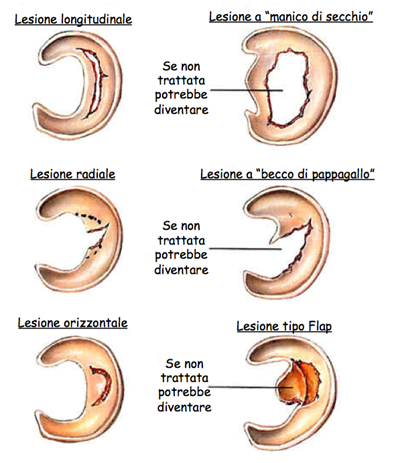
Le lesioni meniscali sono state classificate in base alla forma in:
- lesioni longitudinali
- lesioni a manico di secchio
- lesioni radiali
- lesioni a becco di pappagallo
- lesioni orizzontali
- lesioni a flap
Sintomi
Il sintomo più comune risulta essere il dolore generalmente al carico ed esacerbato dalla palpazione a livello dell’emirima articolare in corrispondenza del menisco rotto.
Nei soggetti giovani tale dolore si può associare a blocco articolare specie se avviene dopo trauma in torsione (generalmente nei casi con lesione meniscale a “manico di secchio”).
In molti casi il dolore si associa a versamento articolare ed a sensazione di scatto.
A medio e lungo termine si evidenzia anche un’ipotrofia dei muscoli della coscia.
Diagnosi
La diagnosi di lesione meniscale si base innanzitutto su una corretta raccolta anamnestica della sintomatologia presentata dal paziente che permette di evidenziare un eventuale meccanismo traumatico.
A ciò si deve associare un accurato esame obiettivo eseguito dallo specialista ortopedico con esecuzione di test specifici.
La radiografia standard o in carico è generalmente normale.
La risonanza magnetica nucleare (RMN) risulta essere sicuramente l’esame di scelta per la corretta diagnosi di lesioni meniscali e delle eventuali lesioni associate.
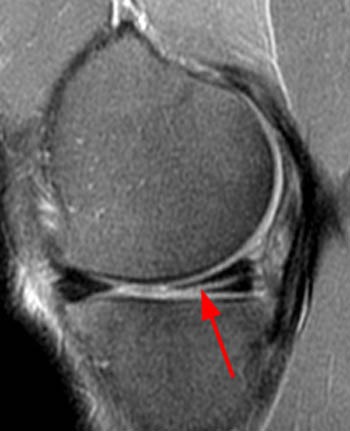
Trattamento
Nella maggior parte dei casi si dovrebbe iniziare un trattamento conservativo che includa l’utilizzo di farmaci antinfiammatori, esercizi isometrici del quadricipite e la limitazione delle attività di flessione del ginocchio.
Le terapie conservative (mediche – fisiche) vanno tuttavia ad agire sugli effetti della patologia (dolore – limitazione funzionale) e non sulla causa (alterazione anatomica) portando spesso a risultati parziali ed assolutamente transitori.
Pertanto, al fallimento dei trattamenti conservativi ed in presenza di chiari sintomi meniscali, va preso in considerazione l’intervento chirurgico.
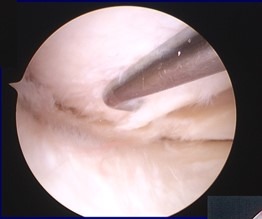
L’intervento chirurgico viene eseguito in artroscopia, ciò comporta numerosi vantaggi:
- Non è necessario aprire l’articolazione del ginocchio ma sono sufficienti 2 piccole incisioni per l’accesso all’articolazione con gli strumenti
- È possibile visualizzare e saggiare con la palpazione tutte le strutture endoarticolari
- Viene asportata solo la parte lesionata del menisco, lasciando in sede la parte integra o dove possibile si esegue una riparazione (sutura meniscale)
Il recupero funzionale post-operatorio è molto più rapido.
Le opzioni per il trattamento chirurgico artroscopico delle lesioni meniscali possono essere classificate in due gruppi principali:
- interventi di meniscectomia selettiva
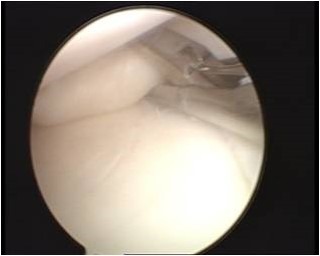
- interventi di riparazione meniscale (sutura meniscale)
Nella scelta sulla tipologia di intervento da eseguire bisogna considerare: la localizzazione e l’estensione della lesione, la presenza di una lesione legamentosa associata, il livello di attività, l’età, la professione, le aspettative del paziente e lo stato microstrutturale del menisco.
Tra questi fattori i più significativi sono la morfologia e la localizzazione della lesione.
In particolare, le suture meniscali andrebbero riservate a pazienti giovani con lesioni meniscali oblique nella zone red-red (muro meniscale) in cui è presente un’adeguata vascolarizzazione in assenza di evidenti segni di degenerazione meniscale.
Gli altri casi sono gestibili al meglio con una meniscectomia selettiva.
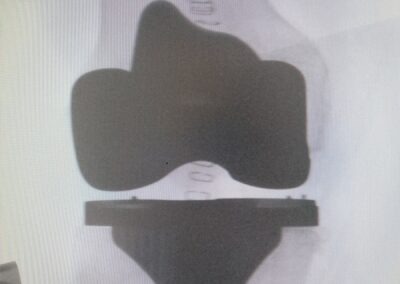
PROTESI GINOCCHIO
L’intervento di protesi di ginocchio consiste nella sostituzione completa o parziale dell’articolazione utilizzando delle componenti in metallo o leghe metalliche accoppiate a polietilene.
La gonartrosi è la causa più frequente di protesizzazione del ginocchio.
Per eseguire tale intervento si hanno a disposizione molteplici protesi e diversi approcci chirurgici che devono essere attentamente valutati in base alle caratteristiche del paziente.
Le protesi di ginocchio vengono suddivise in:
- protesi monocompartimentali nelle quali viene sostituito un solo compartimento articolare con conservazione dei legamenti crociati (minore invasività e maggiore propriocezione).
- protesi totali nelle quali viene sostituita l’intera articolazione
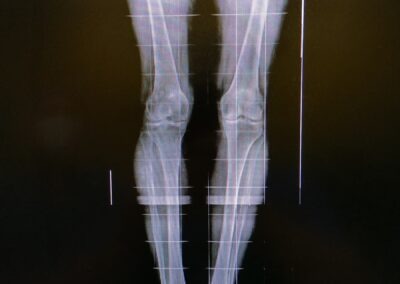
La scelta di eseguire un impianto o l’altro dipende innanzitutto dal grado di compromissione artrosica del ginocchio che può interessare un solo compartimento o tutti e tre i compartimenti; inoltre tra gli altri aspetti da valutare rientrano le caratteristiche morfologiche del paziente, il grado di deviazione angolare del ginocchio, la rigidità articolare e la concomitante lesione del legamento crociato anteriore.
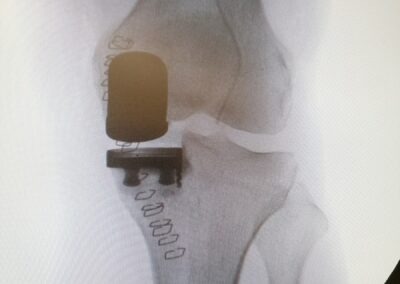
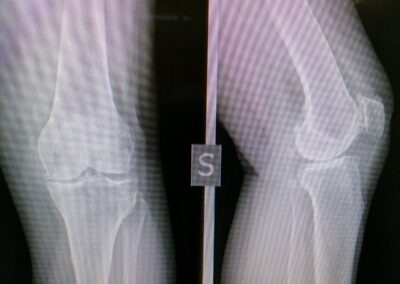
PROTESI MONOCOMPARTIMENTALE
La Protesi Monocompartimentale di ginocchio è indicata quando un solo compartimento del ginocchio (generalmente quello mediale) è interessato dal processo artrosico.
Condizioni fondamentali per la buona riuscita dell’impianto sono l’integrità del legamento crociato anteriore e l’assenza di importanti deviazioni assiali.
La protesi monocompartimentale è un intervento che viene effettuato spesso nelle persone giovani
Viene eseguito un accesso anteriore al ginocchio. Dopo essere giunti all’articolazione, si procede con apposito strumentario alla preparazione delle superfici articolari del ginocchio (condilo femorale ed emipiatto tibiale) ed al successivo posizionamento delle componenti protesiche femorale , tibiale e dell’inserto articolare
I vantaggi della Protesi Monocompartomentale del ginocchio rispetto alla protesi totale comprendono:
- Incisione e aggressione chirurgica più piccole (Mini-Invasiva)
- Maggiore propriocezione
- Minore perdita di sangue durante l’intervento
- Minore dolore dopo l’intervento
- Recupero più rapido
Inoltre, poiché le strutture osteo-cartilaginee e legamentose degli altri compartimenti non vengono sostituite, la maggior parte dei pazienti avverte tale protesi più “naturale” rispetto ad una protesi totale.
Infine, qualora a causa dell’usura dell’impianto (in media 10-15 anni), si rendesse necessario un intervento di revisione della protesi monocompartimentale esso risulterà essere decisamente più semplice e meno rischioso dell’intervento di revisione di una protesi totale.
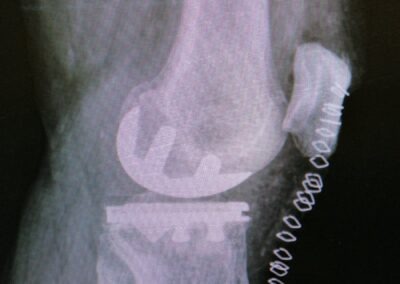
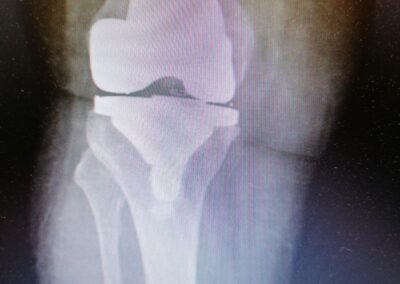
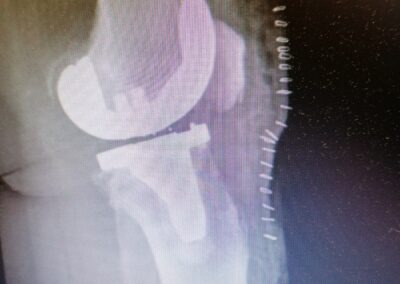
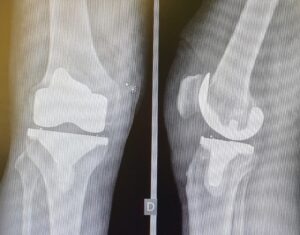
Casi Clinico
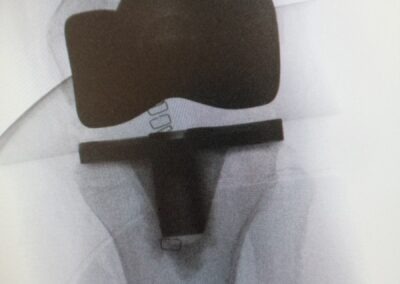
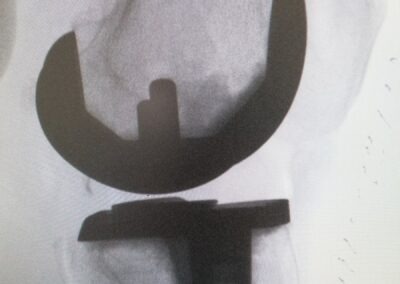
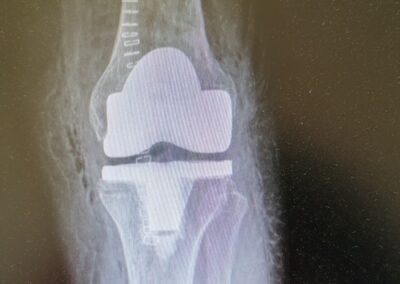
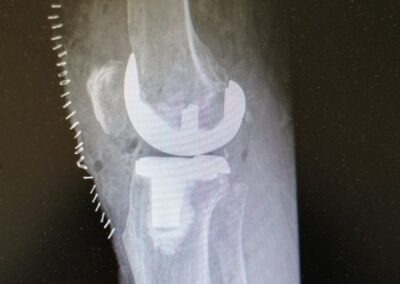
PROTESI TOTALE
L’intervento di protesi totale di ginocchio consiste nella sostituzione completa dell’articolazione utilizzando delle componenti in metallo o leghe metalliche accoppiate a polietilene.
Attualmente La protesi di ginocchio è l’intervento ricostruttivo del ginocchio più comunemente effettuato in caso di artrosi.
Per eseguire tale intervento si hanno a disposizione molteplici protesi e diversi allineamenti che devono essere attentamente valutati in base alle caratteristiche del paziente.
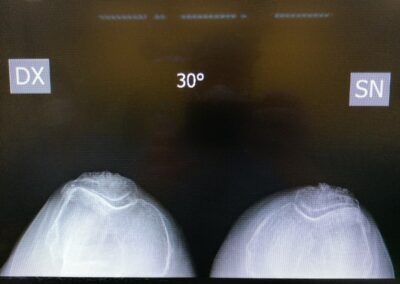
In particolare eseguiamo le protesi di ginocchio seguendo due tipi di allineamento:
- Allineamento meccanico (gold standard) in cui la protesi viene posizionata seguendo gli assi meccanici dell’arto inferiore
- Allineamento cinematico nel ginocchio varo in cui la protesi di ginocchio viene posizionata sugli assi cinematici nativi del ginocchio del paziente in modo da ripristinare la normale anatomia e biomeccanica che aveva prima che sviluppasse l’artrosi
In entrambi i casi viene eseguito un accesso anteriore al ginocchio. Dopo essere giunti all’articolazione, si procede con apposito strumentario alla preparazione delle superfici articolari del ginocchio (condili femorali, piatto tibiale, rotula) ed al successivo posizionamento delle componenti protesiche femorale , tibiale e dell’inserto articolare.
Vengono eseguite, prima della conclusione dell’intervento chirurgico prove funzionali e di stabilità.
La durata media della procedura chirurgica è di circa 75 minuti.
Generalmente viene eseguita un’anestesia selettiva epidurale con lieve sedazione; nei casi in cui questo non fosse possibile viene eseguita un’anestesia generale.
Tra i vantaggi dell’allineamento cinematico si segnala:
- minore invasività sull’osso e sui legamenti articolari (risparmio del legamento crociato posteriore)
- ottima stabilità articolare in tutto il range articolare grazie al corretto decorso e tensionamento dei legamenti
- miglior trekking rotuleo
- maggiore durata della protesi in virtù della stabilità articolare e miglior trekking rotuleo