ANCA
DR. luca marinoni
COXARTROSI
Definizione:
L’artrosi dell’anca, o coxartrosi, consiste in un’alterazione della cartilagine articolare dell’acetabolo e della testa femorale a cui si associa una progressiva deformazione dell’articolazione.
Sintomi
I principali sintomi della coxartrosi sono:
- Dolore inguinale irradiato alla coscia
- Limitazione funzionale articolare (rigidità)
- Ipotrofia dei muscoli della coscia
- Difficoltà alla deambulazione
Il sintomo principale dell’artrosi è il DOLORE.
Viene definito di tipo “meccanico”, in quanto viene risvegliato dal movimento ed è alleviato dal riposo.
In fase iniziale insorge dapprima solo durante il movimento articolare, specialmente dopo una immobilità di parecchie ore, al risveglio mattutino o per movimenti nel sonno; in fase tardiva compare anche a riposo, ed è profondo e male localizzato, favorito da un precedente abuso articolare o da cambiamenti meteorologici.
Può essere avvertito lungo la superficie laterale della coscia, all’inguine, alla superficie interna della coscia fino al ginocchio.
Può risultare difficile uscire dalla vasca da bagno, salire su una bicicletta, accovacciarsi, allacciarsi le scarpe, tagliarsi le unghie dei piedi, etc.
La RIGIDITÀ è soprattutto mattutina o insorge dopo prolungata inattività ed è di breve durata, generalmente di 10-15 minuti.
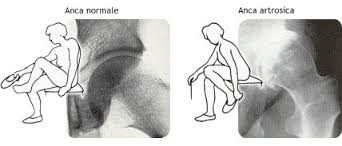
L’artrosi induce una perdita di flessibilità dell’articolazione limitando l’ampiezza del normale movimento; la limitazione inizialmente colpisce pochi movimenti, ma poi con la progressione della malattia il quadro evolve e si può giungere al blocco completo (anchilosi)
IPOTROFIA dei muscoli della coscia è caratterizzata da una diminuzione delle masse muscolari interessate dal movimento dell’articolazione affetta; In alcuni casi di coxartrosi può essere anche rapida
La limitazione funzionale associata a dolore determina una DIFFICOLTÀ ALLA DEAMBULAZIONE con conseguente andatura zoppicante.
Diagnosi
La diagnosi di coxartrosi si basa inizialmente sulla valutazione di aspetti anamnestici quali dolore a riposo esacerbato nelle ore notturne, rigidità e limitazione ai movimenti.
L’anamnesi deve essere integrata da un corretto esame obiettivo, eseguito dallo specialista ortopedico con l’esecuzione di test specifici, e da esami strumentali.
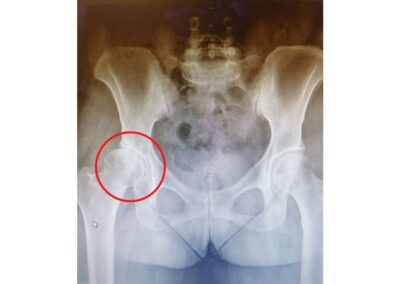
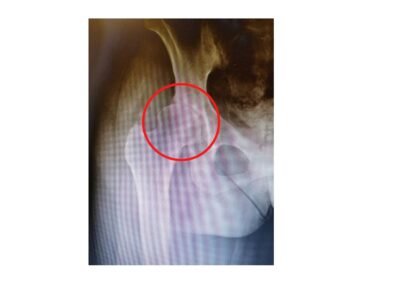
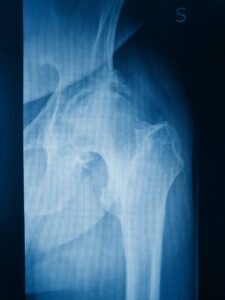
La radiografia standard del bacino e la proiezione assiale dell’anca in esame è senza dubbio la più utile per la diagnosi e per la valutazione del grado dell’artrosi.
Nei pochi casi dubbi, si può far ricorso ad altri esami più sofisticati quali la Tomografia Assiale Computerizzata (TAC) o la Risonanza Magnetica Nucleare (RMN).
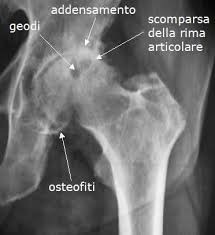
I segni radiografici caratteristici sono:
- La riduzione della rima articolare
- La sclerosi dell’osso sub-condrale
- La presenza di osteofiti
- La presenza di cisti ossee (geodi)
- La presenza di calcificazioni
Esistono molte patologie che possono dare disturbi simili e che devono essere valutate attentamente dal chirurgo:
- la lombalgia radicolare
- la borsite trocanterica
- l’osteonecrosi precoce
- corpi mobili intra-articolari
- lesioni del labbro acetabolare
- artrite della sacroiliaca
- tendinite dello psoas
- sindrome del piriforme
Trattamento
Trattamento conservativo
Si basa sulla somministrazione di terapia analgesica ed antinfiammatoria (FANS) a cui si associano terapie fisiche, fisioterapiche e infiltrative.
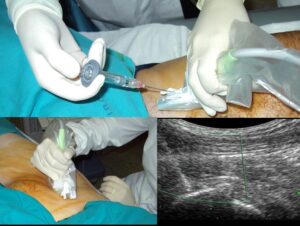
Trattamento chirurgico
La protesi d’anca è attualmente l’intervento ricostruttivo dell’anca più comunemente effettuato; permette miglioramenti immediati ed efficaci sul dolore, sulla rigidità e sulla qualità di vita dei pazienti.
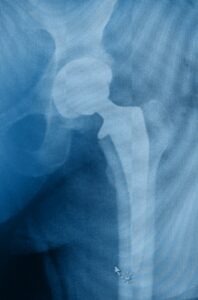
Esistono diversi interventi chirurgici e molteplici protesi utilizzate per trattare la coxartrosi.
Attualmente siamo soliti utilizzare un accesso chirurgico anteriore mini invasivo all’anca che permette un approccio conservativo e rispettoso dell’anatomia dell’articolazione.
NECROSI TESTA FEMORALE (AVN)
Definizione
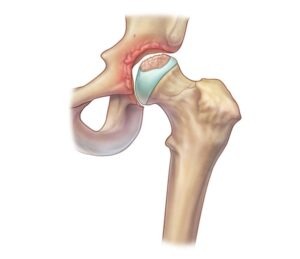
L’osteonecrosi della testa femorale, chiamata anca necrosi avascolare (AVN), è un processo patologico caratterizzato da un’insufficiente perfusione ematica con conseguente necrosi di tessuto osseo in un’area delimitata.
Questo processo, alla lunga, induce nella maggior parte dei casi una successiva degenerazione dell’intera articolazione coxo-femorale.
Interessa prevalentemente il sesso maschile con un ‘incidenza maggiore tra i 40 e i 65 anni.
Tra le condizioni cliniche predisponenti vi sono: meccanismi traumatici che interrompono l’apporto ematico (lussazione della testa del femore o frattura del collo femorale), embolie, patologie metaboliche (gotta, dislipidemie, M di Cushing, ipercolesterolemia), terapia corticosteroidea prolungata (patologie del collagene, nefropatie, asma, uveiti, trapianto d’organo), alcolismo, emoglobinopatie (anemia falciforme, talassemia).
Sintomi
Il sintomo di esordio caratteristico dell’osteonecrosi è il dolore inguinale spesso irradiato lungo la superficie mediale della coscia. Questo dolore è aggravato dal carico e dalla deambulazione.
La sintomatologia è correlata alla gravità della malattia, esistono infatti diversi stadi di degenerazione e nei primi la patologia può essere asintomatica.
Con il progredire della patologia il dolore aumenta, si avverte anche a riposo e possono verificarsi problemi di deambulazione in seguito ad alterazioni della biomeccanica e dell’anatomia dell’anca.
Diagnosi
La diagnosi di osteonecrosi della testa femorale si base innanzitutto su una corretta raccolta anamnestica della sintomatologia presentata dal paziente che permette di evidenziare un eventuale meccanismo traumatico o la compresenza di patologie predisponenti.
A ciò si deve associare un accurato esame obiettivo eseguito dallo specialista ortopedico con esecuzione di test specifici.
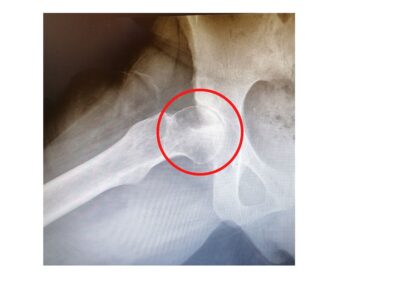
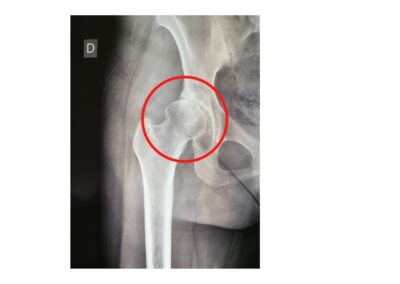
La radiografia convenzionale può mostrare un quadro variabile che può andare da modeste alterazioni di densità con disomogeneità della trama ossea fino a mostrare franche alterazioni della morfologia della testa femorale che si deforma completamente.
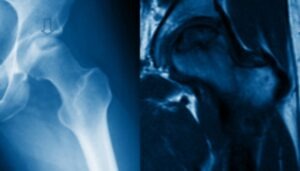
La risonanza magnetica nucleare (RMN) risulta essere sicuramente l’esame di scelta per la corretta diagnosi di osteonecrosi della testa femorale.
Questa indagine è fondamentale soprattutto nei primi stadi e viene utilizzata per valutare la quantità di osso che è stata colpita dalla malattia e la sede.
Inoltre, attraverso l’esecuzione di RMN seriate, risulta essere utile nel follow-up andando a monitorare l’evoluzione della patologia.
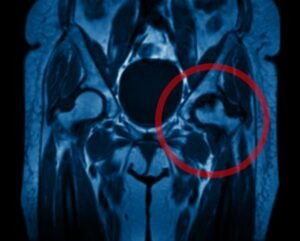
La Diagnosi differenziale per l’osteonecrosi allo stadio iniziale include la coxartrosi iniziale, le fratture da stress, le malattie infiammatorie, la sinovite aspecifica, le artriti settiche e le borsiti dello psoas.
Trattamento
Il trattamento conservativo consiste nell’ utilizzo di farmaci associati allo scarico dell’arto con le stampelle; ciò può alleviare il dolore e rallentare la progressione della malattia.
Tuttavia, le opzioni di trattamento di maggior successo sono chirurgiche.
Nei casi diagnosticati precocemente, quando non sono ancora evidenti alterazioni morfologiche della testa femorale, il trattamento chirurgico prevede la preservazione della testa femorale attraverso una decompressione.
La procedura di decompressione, riservata generalmente a pazienti con età inferiore ai 60 anni, prevede la perforazione mediante un foro più grande o fori più piccoli della zona necrotica della testa del femore per alleviare la pressione nell’osso e creare canali per i nuovi vasi sanguigni così da nutrire le zone dell’anca colpite dalla necrosi; viene effettuata per prevenire il collasso della testa femorale ed il seguente sviluppo dell’artrosi.
Nei casi più avanzati o non responsivi l’intervento chirurgico risulta essere la sostituzione protesica dell’anca.
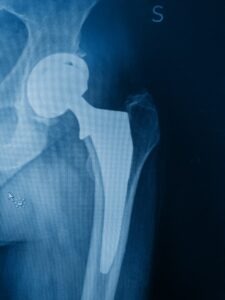
Infatti, una volta che la testa femorale si è appiattita, la situazione evolve irreversibilmente verso l’artrosi che può essere trattata solo con terapie palliative o con l’impianto di una protesi quando possibile.
Questo significa che se la testa femorale è ancora sferica, c’è la possibilità di mettere in atto procedure chirurgiche di salvataggio, altrimenti no.
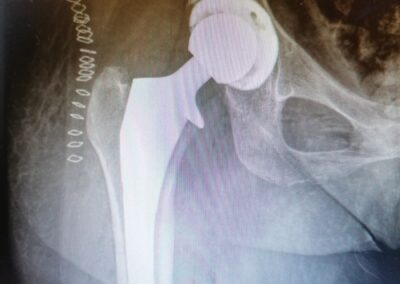
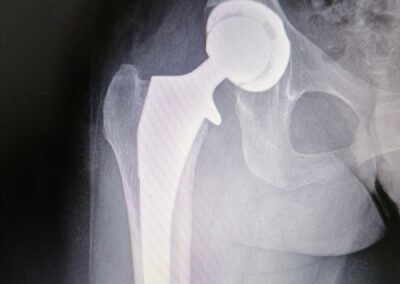
PROTESI ANCA
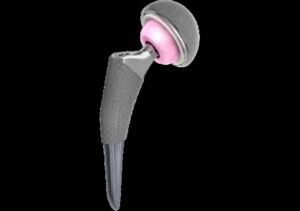
L’intervento di protesi totale d’anca consiste nella sostituzione completa dell’articolazione utilizzando delle componenti in metallo o leghe metalliche accoppiate a polietilene o ceramica.
Attualmente La protesi d’anca è l’intervento ricostruttivo dell’anca più comunemente effettuato.
L’articolazione dell’anca non è fatta solo da osso e cartilagine, ma anche da un complesso muscolo-tendineo che deve essere salvaguardato e mantenuto; pertanto nell’esecuzione di una protesi d’anca oggigiorno risulta essere un aspetto fondamentale il concetto di mini-invasività inteso non solo come ferita chirurgica piccola ma soprattutto come rispetto delle strutture tendine, muscolari e capsulari circostanti.
Per eseguire tale intervento si hanno a disposizione molteplici protesi e diversi accessi chirurgici che devono essere attentamente valutati in base alle caratteristiche del paziente.
Attualmente nella maggior parte dei casi utilizziamo un accesso chirurgico anteriore mini invasivo (AMIS – anterior minimally invasive surgery) all’anca. L’utilizzo inoltre di protesi a risparmio osseo, consente di effettuare l’intervento di sostituzione protesica dell’anca rispettando il concetto di mini-invasività.
In un ridotto numero di casi nei quali l’anatomia dell’anca risulta completamente alterata, come per esempio nella coxartrosi displasica grave, utilizziamo un accesso chirurgico postero laterale mininvasivo.
Accesso chirurgico mini-invasivo all’anca (AMIS – anterior minimally invasive surgery)
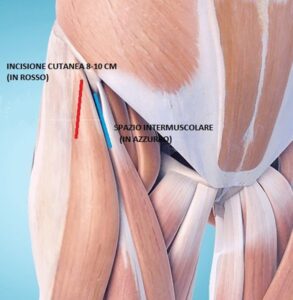
Si esegue un’incisione cutanea anteriore a livello dell’anca di 8-10 cm.
Giunti al piano muscolare, i muscoli vengono divaricati e non disinseriti dall’osso in modo da rispettare in maniera accurata le strutture miotendinee e le rispettive inserzioni ossee.
Tale via di accesso è pertanto completamente intermuscolare quindi non prevede la disinserzione di nessun muscolo.
Eseguita la capsulotomia si giunge al piano osseo ove si procede all’asportazione della testa del femore. Con opportuno strumentario si procede alla preparazione della cavità acetabolare e del femore che accoglierà il nuovo cotile e lo stelo della protesi.
Previa esecuzione di prove funzionali di stabilità si procede all’inserimento sullo stelo della testina definitiva.
Si completa l’intervento chirurgico con un’accurata sutura per piani anatomici.
La durata media della procedura chirurgica è circa di 60 minuti.
Sicuramente la via chirurgica di accesso anteriore mini invasiva offre notevoli vantaggi:
- Cicatrice chirurgica cutanea ridotta
- Via chirurgica completamente intermuscolare
- Minore sanguinamento
- Riduzione degli ematomi postoperatori
- Minore dolore postoperatorio
- Ripresa della deambulazione immediata
- Ripresa più rapida della completa funzionalità articolare
- Riduzione del tempo medio di ricovero
- Riduzione del rischio di lussazione
- Riduzione del rischio di dismetrie degli arti inferiori
Il paziente in 1° giornata postoperatoria viene verticalizzato ed inizia la rieducazione al cammino con il fisioterapista.
La degenza in ospedale è di circa 7-14 giorni in relazione alle condizioni cliniche del paziente; dopo la dimissione il paziente prosegue il programma riabilitativo ambulatorialmente.